Medische verhalen
Uitbreiding indicatie voor de implantatie van biventriculaire pacemakers en ICD’s (juli 2012)
Dankzij drie onderzoeken kon de richtlijn worden aangepast.
Dr. J. Widdershoven, cardioloog TweeSteden Ziekenhuis, Tilburg
Patiënten met hartfalen komen vanwege een verhoogde kans op ernstige ritmestoornissen volgens de huidige indicatierichtlijnen in aanmerking voor de implantatie van een ICD. In de praktijk is gebleken dat een belangrijk deel van deze groep daardoor betere overlevingskansen heeft. Maar de ICD zorgt alleen voor het beëindigen van kamerritmestoonissen. Hij heeft geen direct effect op de pompfunctie van het hart. Om die te verbeteren is het nodig ‘biventriculair’ of beide hartkamers te pacen zodat die weer gelijktijdig of synchroom samentrekken (cardiale resynchronisatietherapie). Bij patiënten met hartfalenindeling NYHA klasse 3 en 4 is dit effectief gebleken (zie figuur 1).
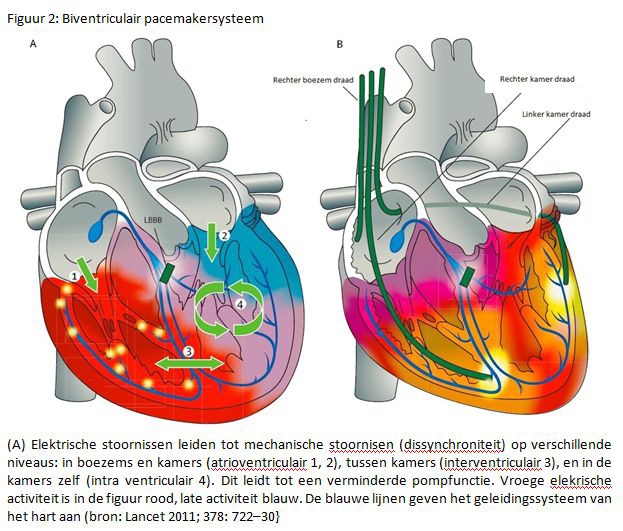
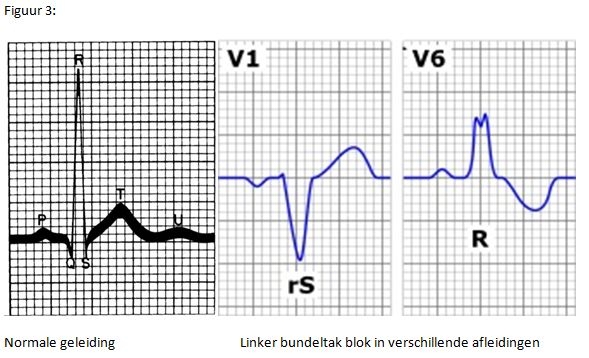
Het biventriculair pacen geschiedt door toevoeging van een extra pacemakerdraad die ingebracht wordt via het ‘veneuze’ of adersysteem van het hart (zie figuur 2). Niet alle patiënten hebben baat bij deze behandeling. Ze heeft het meeste resultaat als er naast de genoemde symptomen en een verminderde pompfunctie ook nog sprake is van een prikkelgeleidingsstoornis in het hart (linker bundeltakblok, zie figuur 3). Bij deze patiënten is door infarcten of hartspieraandoeningen de prikkelgeleiding in delen van de linkerhartkamer vertraagd met als gevolg dat de samentrekking van het hart niet synchroon plaats kan vinden. Het herstel van deze synchroniteit leidt tot een betere pompfunctie met minder symptomen van hartfalen
Meerdere studies hebben inmiddels aangetoond dat biventriculair pacen inderdaad een succesvolle behandeling is voor patiënten met hartfalen klasse 3 en 4. Zoals uit figuur 1 blijkt, doen zich bij deze patiënten duidelijke symptomen van hartfalen voor en is het de opzet om deze met biventriculair pacen te verminderen en daardoor de prognose te verbeteren. Patiënten met hartfalen klasse 1 en 2 daarentegen hebben vrijwel geen symptomen en de vraag is of zij reageren op biventriculair pacen. Bij deze groep patiënten gaat het meer om de vraag of het pacen zorgt voor een afname van de progressie van hartfalen. In feite ligt bij patiënten uit klasse 2 de nadruk dus op preventie van symptomen en bij de groep uit klasse 3 en 4 op de vermindering daarvan.
De laatste jaren zijn drie grote studies uitgevoerd om het effect van biventriculair pacen bij patiënten met hartfalen klasse 1 en 2 te onderzoeken namelijk de REVERSE studie, de MADIT-CRT studie en RAFT studie. De benamingen zijn afgeleid van beginletters van de titels van de onderzoeken.
De REVERSE studie
Voor deze studie werden patiënten gevraagd die een pompfunctie hadden van minder dan 40% (normaal is plusminus 70%). Daarnaast hadden deze patiënten een geleidingsstoornis van het hart en vrijwel geen symptomen van hartfalen (NYHA 1 of 2). Alle patiënten kregen een biventriculaire pacemaker met of zonder ICD (CRT-P of CRT-D) maar wisten niet of deze al of niet was ‘aangezet’. Dat werd bepaald door het lot. De patiënten werden in de diverse klinieken nauwkeurig gevolgd. Na twee jaar bleek er een groot verschil te zijn tussen beide groepen. Onder de patiënten bij wie de biventriculaire pacemaker had 'aangestaan' kwamen veel minder ziekenhuisopnames voor vanwege hartfalen en bovendien leefden ze aanmerkelijk langer.
De MADIT-CRT studie
Deze studie richtte zich op patiënten die een pompfunctie hadden van minder dan 30%, tevens met een geleidingsstoornis van het hart en vrijwel geen symptomen van hartfalen (NYHA 1 en 2). Ook nu bepaalde het lot en zonder dat de patiënten daarvan op de hoogte waren, welke deelnemer een gewone ICD met één of twee draden kreeg en wie een CRT-D met een extra draad voor biventriculair pacen of cardiale resynchronisatietherapie. Deze groep werd bijna vier jaar lang gevolgd. De uitkomsten bleken identiek aan die van de REVERSE studie. Patiënten met een CRT-D hadden minder last van symptomen van hartfalen waarvoor een ziekenhuisopname nodig was en een betere overlevingskans.
De RAFT studie
Onderwerp van dit onderzoek waren patiënten met een pompfunctie van minder dan 30% en wederom met een geleidingsstoornis en milde symptomen van hartfalen (NYHA 1 en 2). De procedure was gelijk aan die bij de vorige onderzoeken. Alleen werden deze patiënten maar liefst vijf tot zes jaar gevolgd. De resultaten bevestigden de uitkomsten van de twee vorige onderzoeken.
Conclusie
De conclusie van deze drie grote studies is dat niet alleen bij patiënten met ernstig hartfalen (NYHA 3 en 4) een indicatie bestaat voor biventriculair pacen maar dat ook patiënten die vrijwel geen symptomen vertonen, veel baat hebben bij een biventriculaire pacemaker. De behandelde patiënten lopen minder risico op ziekenhuisopnames en leven aanmerkelijk langer. Diepgaande analyse van de studieresultaten heeft ook nog tot een aantal andere bevindingen geleid. Zo lijken er signalen te zijn dat vrouwen wat meer voordeel hebben van biventriculair pacen dan mannen. Het is daarom jammer dat bij de onderzoeken relatief weinig vrouwen betrokken waren. Ook toonden de studies aan dat patiënten die ouder zijn dan 65 jaar, voordeel hebben van biventriculair pacen. Het is dus van belang om ook bij de wat oudere patiënt deze behandeling te adviseren.
Besluit
Al met al hebben deze studies een grote impact gehad in de cardiologische wereld en ertoe geleid dat de internationale richtlijnen, waarvan een arts zonder goede motivatie niet kan afwijken en die voorschrijven hoe een patiënt met een bepaalde hartaandoening behandeld moet worden, zijn aangepast. Voor pacen bij hartfalen geldt nu de indicatie dat bij patiënten met hartfalen met een geleidingsstoornis van het hart en geringe klachten naast de ICD biventriculair pacen wordt geadviseerd.
Opmerking van de redactie: In het STIN-Journaal, 2012-3, is op pagina 10 bovenaan in figuur 2 de draad die in de rechter hartkamer ligt, foutief benoemd als linker boezem draad. Dit moet zijn: rechter kamer draad. In dit artikel is figuur 2 correct.
Lees meer
- Nederlandse Hart Registratie van start
- Radiotherapie bij patiênten met een ICD
- 'Innoveren voor best mogelijke zorg'
- Cryo-ablatie succesvol bij boezemfibrilleren
- 'Hart 3.0 betreft regeneratie van de hartspier'
- 'ICD-controle dichtbij is patiëntvriendelijk'
- Hartspierziekte door eeuwenoud Fries foutje
- Impact van ICD bij maken van mammogram (okt. 2015)
- Specifieke problemen met ICD's bij kinderen
- Nieuwe antistollingsmiddelen
- Betere medicijnen voor antistolling verwacht
- Hartfunctie verbetert: ICD is niet meer nodig (apr
- Pacemakerbehandeling kan effectiever
- Wel of geen defibrillatietest tijdens ICD-implanta
- Medicijngebruik Brugada
- ICD steeds vaker MRI-bestendig (oktober 2014)
- Professor Pedro Brugada (juli 2014)
- Ablatietechniek uit de VS toegepast (april 2014)
- Complicaties bij implantaties (april 2014)
- Wat vinden ICD-dragers van remote monitoring?
- Een draadje in of op het hart. Wat is het verschil
- Verlaging van stralingswaarde tijdens ablaties een
- Stamceltherapie biedt mogelijk voedingsbodem voor
- De cardioloog-elektrofysioloog.
- Nieuwe antistollingsmiddelen. Het voor en tegen
- Cardiale contractiliteit modulatie
- Eerste draadloze pacemakers geïmplanteerd
- Cardiogenetica, een wetenschap in ontwikkeling
- De neurostimulator: een nieuwe behandeling voor pa
- Hart in drie dimensies (januari 2013)
- Atriumfibrilleren (oktober 2012)
- Met pacemaker of ICD in de MRI (oktober 2012)
- ICD’s en het risico op infecties (oktober 2012)
- Specialist in ontregelde ritmes (oktober 2012)
- Richtlijn Radiotherapie bij patiënten met een ICD
- Verschillen tussen vrouwen en mannen met een ICD?
- Uitbreiding indicatie bivent. pacemakers en ICD's
- Vervanging ICD niet altijd vanzelfsprekend. Een voorstel (april 2012)
- Goed nieuws over hart- en vaatziekten. Ontwikkelingen in diagnose en behandeling (april 2012)
- Primaire preventie tegen plotse hartdood met een ICD: heeft de oudere patiënt hier net zoveel voordeel van als de jongere? (januari 2012)
- MRI-scan in veel gevallen veilig voor pacemaker- en ICD-dragers (januari 2012)
- Strenge normen voor ziekenhuis dat ICD-implantaties uitvoert (oktober 2011)
- Hartfalen bij vrouwen (oktober 2011)
- Het steunhart als permanente behandeling van chronisch hartfalen: een nieuw tijdperk is aangebroken ( april 2011)
- Bewaking op afstand kan gemoedsrust bieden aan patiënten met recall-ICD draden (april 2011)
- ICD-implantaties bij kinderen (april 2011)
- Studie concludeert: In Amerika worden veel ICD's onterecht geïmplanteerd (april 2011)
- Bij wie hapert het hart? (januari 2011)
- STIN en telecardiologie - een standpunt-bepaling vanuit het perspectief van de ICD-drager (januari 2011)
- Is primaire preventie door implanteerbare cardioverter defibrillatoren "shockproof" of zinvol? (oktober 2010)
- De toenemende rol van telecardiologie bij de behandeling van hartziekten en de gevolgen daarvan voor behandelaar en patiënt (april 2010)
- Hartritmestoornissen? Trek een defibrillator aan! (januari 2010)
- Maatwerk in het VU medisch centrum. Individueel maatwerk voor patiënten met hartfalen en Cardiale Resynchronisatie Therapie (januari 2010)
- Erfelijkheidsonderzoek naar oorzaak van plotse hartdood (juli 2009)
- Beëindigen van ICD-therapie: een optie? (januari 2009)
- De geheimtaal van het elektrocardiogram (januari 2009)
- De NYHA-classificatie (oktober 2008)
- Kastje voor kinderhart (oktober 2008)
- Orde in de chaos, deel 1: Boezemritmestoornissen (mei 2008)
- Orde in de chaos, deel 2: Kamerritmestoornissen (mei 2008)
- Erfelijkheidsonderzoek en de gevolgen voor ICD-indicaties (oktober 2007)
- Bevolkingsonderzoek naar borstkanker bij ICD-draagsters (oktober 2007)
- Waarom sterven jonge sporters plots aan een hartstilstand? (oktober 2007)
- ICD-implantaties bij kinderen (april 2007)
- Vraagtekens bij de veiligheid van de implanteerbare cardioverter en defibrillator: de recall procedures (januari 2007)
- Hartritmestoornissen bij duursporters (november 2006)
- ICD-draagster en zwangerschap (juli 2006)
- Wij waren ICD-draagster tijdens onze zwangerschap (Redactie juli 2006)
- Stilstaan door hyperactiviteit (januari 2006)
- De implanteerbare cardioverter en defibrillator: van alleen een shock naar volledig therapieplatform: de toekomst (juli 2005)
- De ICD: Levensredder bij uitstek (november 2004)
- Implantatie van de ICD: onder narcose of met plaatselijke verdoving (juli 2003)