Medische verhalen
Cardiale contractiliteit modulatie: Een nieuwe therapie voor de behandeling van chronisch hartfalen (april 2013)
Ing. P. Knops, onderzoeksmedewerker en dr. N.M.S. de Groot, cardioloog-elektrofysioloog, Erasmus MC, Rotterdam
foto rechts, ing. Knops (links) en dr. De Groot
Chronisch hartfalen
Patiënten die lijden aan hartfalen, hebben een verminderde pompfunctie van de hartkamers, waardoor de grootte van het hart geleidelijk aan toeneemt. Die pompfunctie wordt meestal uitgedrukt in een percentage van het totale volume aan bloed dat de linkerhartkamer per hartslag kan uitpompen. Bij gezonde personen zal dit percentage (de zogenaamde ejectiefractie of EF) hoger zijn dan 55%, bij hartfalen is dit percentage slechts 35%, en vaak nog minder. Verschijnselen die met hartfalen samengaan, zijn onder andere: kortademigheid, vermoeidheid, het niet meer kunnen uitvoeren van normale dagelijkse werkzaamheden (bv. boodschappen doen), moeite hebben met traplopen, aanhoudende hoest, dikke voeten en benen (vasthouden van vocht).
Resynchronisatie therapie
Naast behandeling met medicijnen is Cardiale ResynchronisatieTherapie (CRT, ook wel biventriculaire stimulatie of stimulatie in beide hartkamers genoemd) een van de therapieën om de pompfunctie te ondersteunen of mogelijk te verbeteren. Hierbij wordt geprobeerd de pompfunctie van het hart te verbeteren door middel van het elektrisch en in de juiste volgorde stimuleren van de rechter- en de linkerhartkamer. Helaas helpt resynchronisatietherapie niet altijd, bijvoorbeeld ten gevolge van beperkingen in de anatomie van de linkerkamer. Ook kan de pompfunctie alleen maar verbeterd worden als de geleiding in de hartkamers verstoord en daardoor vertraagd is. Op een elektrocardiogram (ECG), waarop onder andere de elektrische activatie van de hartkamers wordt weergegeven, is dit te zien aan een verbreding van het QRS-complex. In figuur 1 wordt dit verder uitgelegd.
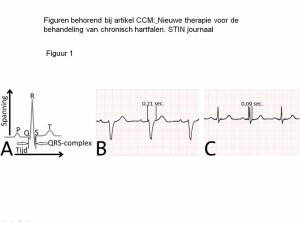
Voorbeeld van elektrocardiogrammen (ECG) met verschillende activatietijden van de hartkamers.
A: Een hartslag op het ECG wordt volgens een vast patroon benoemd ( P-Q-R-S-T), waarbij QRS als één geheel (het QRS-complex) de activatie van de hartkamers in de tijd weergeeft. De breedte van het QRS-complex is een maat voor de snelheid waarmee de elektrische geleiding de hartkamers activeert om samen te trekken.
B: Voorbeeld van een ECG met verstoorde geleiding in de hartkamers. De activatie van de hartkamers is vertraagd. Dat is te zien aan een verbreding van het QRS complex.
C: Voorbeeld van een ECG met normale geleiding in de hartkamers. Bij een normale geleiding duurt de totale activatie van de kamers (het QRS-complex) maximaal 0,1 seconde.
Waarom niet iedereen in aanmerking komt voor resynchronisatie therapie
Een verminderde pompfunctie van het hart kan ook bestaan zonder dat de elektrische geleiding in de hartkamers aantoonbaar verstoord is. Er is dan op het ECG geen verbreding van het QRS zichtbaar en resynchronisatietherapie is niet zinvol. Aan de elektrische geleiding in de hartkamers kan immers niets verbeterd worden. De verminderde pompfunctie kan in zo’n geval bijvoorbeeld te wijten zijn aan een verminderde spierkracht (contractiliteit) van de hartkamers. Deze situatie doet zich voor bij het merendeel van de patiënten met (beginnend) hartfalen.
Contractiliteit modulatie
Door middel van elektrische prikkeling van de hartspier is het echter mogelijk om het spierweefsel zelf als het ware te trainen om beter samen te trekken. Prikkeling gebeurt min of meer met dezelfde techniek als bij een pacemaker. Ook hierbij komen de elektrische impulsen uit een onder de huid geïmplanteerd elektronisch apparaatje en door middel van geleiders worden ze door de aders in het hart gebracht. Maar de manier waarop de hartspier nu elektrisch wordt gestimuleerd is wezenlijk anders. Het gebeurt alleen in die fasen van de hartslag waarin deze juist niet samentrekt (contractie). Ook zijn de elektrische pulsen anders opgebouwd dan pacemakerprikkels.
Figuur 2 geeft de verschillen met normale pacemakerstimulatie weer. De prikkeling beïnvloedt het eigen hartritme van de patiënt dus niet. Wel wordt het functioneren van bepaalde biologische moleculen in de hartspier zoals eiwitten zodanig positief beïnvloed dat de contractiekracht van de hartspier toeneemt. Deze techniek heet dan ook Cardiale Contractiliteit Modulatie (CCM). Het achterliggende mechanisme is complex en begrijpen we ook nog niet volledig. Bepaalde erfelijke eigenschappen en belangrijke basiselementen in de celstofwisseling zoals calcium, lijken een rol te spelen. Om te kunnen onderscheiden welke categorieën patiënten met hartfalen het meest gebaat zijn bij CCM-therapie en welke groep er waarschijnlijk geen verbetering van hoeft te verwachten, is meer onderzoek nodig.
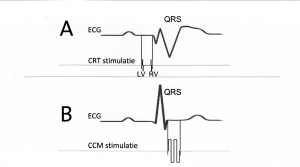
Figuur 2. Verschillen tussen CRT- en CCM-stimulatie.
A: Bij CRT-therapie vindt de stimulatie plaats vòòr het eigen QRS-complex, waardoor het samentrekken van de hartkamers wel wordt beïnvloed om de pompfunctie van het hart te verbeteren. Let in de figuur op de twee afzonderlijke pulsen voor zowel rechter- als linkerkamerstimulatie en de verandering van de QRS-vorm op het ECG.
B: Bij CCM-therapie vindt de stimulatie plaats na het eigen QRS-complex. Het eigen ritme wordt hierbij juist niet beïnvloed, maar de contractiefunctie (knijpkracht) van de hartspier wordt verbeterd. De prikkeling die bij CCM-stimulatie wordt afgegeven is krachtiger en duurt langer dan bij CRT-stimulatie. CRT-stimulatie is in de orde van 3 volt en duurt 0,5 milliseconde, CCM-stimulatie in de orde van 7 volt en duurt 20 milliseconden, zie figuur.
QRS = activatie van de hartkamers, LV = linkerhartkamerstimulatie, RV = rechterhartkamerstimulatie, CCM = CCM-stimulatie.
Het systeem

Figuur 3. Systeem voor cardiale contractiliteitmodulatie. Aan de pulsgenerator zijn drie standaard pacemakergeleiders verbonden om de therapie rechtstreeks toe te dienen op de hartkamerspier.
De pulsgenerator die deze CCM-stimulatie levert, is de Optimizer III IPG van de firma Impulse Dynamics (Figuur 3). Inmiddels zijn meer dan 800 patiënten met de Optimizer behandeld. Aan de Optimizer zijn, net als bij een resynchronisatiepacemaker, drie standaard pacemakergeleiders bevestigd, maar de plaatsing in het hart is anders, zie figuur 4. CCM-stimulatie wordt gedurende het etmaal met regelmatige intervallen afgegeven en beïnvloedt het eigen hartritme niet. De intensiteit en de duur van de stimulatie zijn instelbaar, maar worden door de patiënt niet gevoeld. De patiënt kan de pulsgenerator zelf draadloos opladen, waardoor een regelmatige vervanging daarvan wegens uitputting van de batterij kan worden voorkomen. De Optimizer is geschikt om te worden gebruikt in combinatie met een ICD.
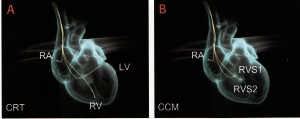
Figuur 4. Vergelijking tussen de plaatsing van CRT- en CCM-geleiders in het hart.
A: De geleiders bij een CRT-systeem zijn geplaatst in de rechterhartboezem (RA), de rechterhartkamer (RV) en via een bloedvat aan de buitenkant van de linkerhartkamer (LV). Met alle drie deze geleiders kan de eigen hartactiviteit worden waargenomen en kan er worden gestimuleerd.
B: De geleiders bij een CCM-systeem zijn geplaatst in de rechterhartboezem (RA) en de rechterhartkamer (RVS1 en RVS2). Daarmee kan het eigen hartritme worden waargenomen (RA en RVS1) en de hartkamerspier op het juiste moment worden geprikkeld (RVS1 en RVS2). De geleiders naar de hartkamer worden in het tussenschot (septum) van rechter- en linkerhartkamer geplaatst.
RA = rechterhartboezem, RV = rechterhartkamer, LV = linkerhartkamer, RVS = tussenschot rechter- en linkerhartkamer.
Klinische resultaten
Patiënten die hebben meegedaan aan de eerste onderzoeken met dit systeem, merkten een afname van de ziekteverschijnselen en een verbetering van het normale dagelijkse functioneren. Deze hoopgevende bevindingen werden door diverse objectieve testen bevestigd. Resultaten uit deze onderzoeken zijn: (geleidelijke) verbeteringen van de spierkracht van het hart, afname van het vergrote hartvolume, weer beter inspanning kunnen leveren, afname van hartfalenscores op diverse vragenlijsten, minder ziekenhuisopnames vanwege hartfalen, etc. Weliswaar waren deze resultaten niet bij alle deelnemers in dezelfde mate positief en bleek er ook verband te bestaan tussen de aard van de resultaten en de instellingen van de intensiteit en de duur van de CCM-stimulatie. Verder onderzoek zal moeten uitwijzen welke patiënten met hartfalen het meeste voordeel van deze therapie kunnen hebben en in welk stadium van het hartfalen deze therapie zinvol kan zijn.
Literatuuropgave:
1 www.impulse-dynamics.com/int/
2 http://en.wikipedia.org/wiki/Cardiac_Contractility_Modulation
3 Lawo T et al. Electrical Signals Applied during the Absolute Refractory Period: An Investigational Treatment for Advanced Heart Failure in Patients with Normal QRS Duration. J Am Coll Cardiol, 2005 Dec 20;46(12):2229-36.
4 Borggrefe MM. et al. Randomized, Double Blind Study of Non-Excitatory, Cardiac Contractility Modulation Electrical Impulses for Symptomatic Heart Failure. Eur Heart J, 2008 Apr;29(8):1019-28
5 Kadish A. et al. A Randomized Controlled Trial Evaluating the Safety and Efficacy of Cardiac Contractility Modulation in Advanced Heart Failure. Am Heart J, 2011 Feb;161(2):329-337 e1-2
Lees meer
- Nederlandse Hart Registratie van start
- Radiotherapie bij patiênten met een ICD
- 'Innoveren voor best mogelijke zorg'
- Cryo-ablatie succesvol bij boezemfibrilleren
- 'Hart 3.0 betreft regeneratie van de hartspier'
- 'ICD-controle dichtbij is patiëntvriendelijk'
- Hartspierziekte door eeuwenoud Fries foutje
- Impact van ICD bij maken van mammogram (okt. 2015)
- Specifieke problemen met ICD's bij kinderen
- Nieuwe antistollingsmiddelen
- Betere medicijnen voor antistolling verwacht
- Hartfunctie verbetert: ICD is niet meer nodig (apr
- Pacemakerbehandeling kan effectiever
- Wel of geen defibrillatietest tijdens ICD-implanta
- Medicijngebruik Brugada
- ICD steeds vaker MRI-bestendig (oktober 2014)
- Professor Pedro Brugada (juli 2014)
- Ablatietechniek uit de VS toegepast (april 2014)
- Complicaties bij implantaties (april 2014)
- Wat vinden ICD-dragers van remote monitoring?
- Een draadje in of op het hart. Wat is het verschil
- Verlaging van stralingswaarde tijdens ablaties een
- Stamceltherapie biedt mogelijk voedingsbodem voor
- De cardioloog-elektrofysioloog.
- Nieuwe antistollingsmiddelen. Het voor en tegen
- Cardiale contractiliteit modulatie
- Eerste draadloze pacemakers geïmplanteerd
- Cardiogenetica, een wetenschap in ontwikkeling
- De neurostimulator: een nieuwe behandeling voor pa
- Hart in drie dimensies (januari 2013)
- Atriumfibrilleren (oktober 2012)
- Met pacemaker of ICD in de MRI (oktober 2012)
- ICD’s en het risico op infecties (oktober 2012)
- Specialist in ontregelde ritmes (oktober 2012)
- Richtlijn Radiotherapie bij patiënten met een ICD
- Verschillen tussen vrouwen en mannen met een ICD?
- Uitbreiding indicatie bivent. pacemakers en ICD's
- Vervanging ICD niet altijd vanzelfsprekend. Een voorstel (april 2012)
- Goed nieuws over hart- en vaatziekten. Ontwikkelingen in diagnose en behandeling (april 2012)
- Primaire preventie tegen plotse hartdood met een ICD: heeft de oudere patiënt hier net zoveel voordeel van als de jongere? (januari 2012)
- MRI-scan in veel gevallen veilig voor pacemaker- en ICD-dragers (januari 2012)
- Strenge normen voor ziekenhuis dat ICD-implantaties uitvoert (oktober 2011)
- Hartfalen bij vrouwen (oktober 2011)
- Het steunhart als permanente behandeling van chronisch hartfalen: een nieuw tijdperk is aangebroken ( april 2011)
- Bewaking op afstand kan gemoedsrust bieden aan patiënten met recall-ICD draden (april 2011)
- ICD-implantaties bij kinderen (april 2011)
- Studie concludeert: In Amerika worden veel ICD's onterecht geïmplanteerd (april 2011)
- Bij wie hapert het hart? (januari 2011)
- STIN en telecardiologie - een standpunt-bepaling vanuit het perspectief van de ICD-drager (januari 2011)
- Is primaire preventie door implanteerbare cardioverter defibrillatoren "shockproof" of zinvol? (oktober 2010)
- De toenemende rol van telecardiologie bij de behandeling van hartziekten en de gevolgen daarvan voor behandelaar en patiënt (april 2010)
- Hartritmestoornissen? Trek een defibrillator aan! (januari 2010)
- Maatwerk in het VU medisch centrum. Individueel maatwerk voor patiënten met hartfalen en Cardiale Resynchronisatie Therapie (januari 2010)
- Erfelijkheidsonderzoek naar oorzaak van plotse hartdood (juli 2009)
- Beëindigen van ICD-therapie: een optie? (januari 2009)
- De geheimtaal van het elektrocardiogram (januari 2009)
- De NYHA-classificatie (oktober 2008)
- Kastje voor kinderhart (oktober 2008)
- Orde in de chaos, deel 1: Boezemritmestoornissen (mei 2008)
- Orde in de chaos, deel 2: Kamerritmestoornissen (mei 2008)
- Erfelijkheidsonderzoek en de gevolgen voor ICD-indicaties (oktober 2007)
- Bevolkingsonderzoek naar borstkanker bij ICD-draagsters (oktober 2007)
- Waarom sterven jonge sporters plots aan een hartstilstand? (oktober 2007)
- ICD-implantaties bij kinderen (april 2007)
- Vraagtekens bij de veiligheid van de implanteerbare cardioverter en defibrillator: de recall procedures (januari 2007)
- Hartritmestoornissen bij duursporters (november 2006)
- ICD-draagster en zwangerschap (juli 2006)
- Wij waren ICD-draagster tijdens onze zwangerschap (Redactie juli 2006)
- Stilstaan door hyperactiviteit (januari 2006)
- De implanteerbare cardioverter en defibrillator: van alleen een shock naar volledig therapieplatform: de toekomst (juli 2005)
- De ICD: Levensredder bij uitstek (november 2004)
- Implantatie van de ICD: onder narcose of met plaatselijke verdoving (juli 2003)